Psoriáza(šupinatý lišajník) je chronické, veľmi časté kožné ochorenie, známe už od staroveku. Jeho prevalencia v rôznych krajinách sa pohybuje od 0, 1 do 3 %. Tieto čísla však odrážajú len podiel psoriázy u pacientov s inými dermatózami alebo frekvenciu jej výskytu u pacientov s internými ochoreniami. Keďže ochorenie je často lokalizované a neaktívne, pacienti zvyčajne nehľadajú pomoc v zdravotníckych zariadeniach, a preto nie sú nikde registrovaní.
Hlavnou patogenetickou väzbou, ktorá spôsobuje výskyt kožných vyrážok, je zvýšená mitotická aktivita a zrýchlená proliferácia epidermálnych buniek, čo vedie k tomu, že bunky spodných vrstiev „vytláčajú" nadložné bunky, čím bránia ich keratinizácii. Tento proces sa nazýva parakeratóza a je sprevádzaný hojným peelingom. Veľký význam pri rozvoji psoriatických lézií v koži majú lokálne imunopatologické procesy spojené s interakciou rôznych cytokínov - faktora nekrózy nádorov, interferónov, interleukínov, ako aj lymfocytov rôznych subpopulácií.
Spúšťacím bodom pre vznik ochorenia je často silný stres – tento faktor je prítomný v anamnéze väčšiny pacientov. Medzi ďalšie spúšťacie faktory patrí trauma kože, užívanie liekov, zneužívanie alkoholu a infekcie.
Početné poruchy v epidermis, dermis a všetkých telesných systémoch spolu úzko súvisia a nemôžu samostatne vysvetliť mechanizmus vývoja ochorenia.
Neexistuje všeobecne akceptovaná klasifikácia psoriázy. Tradične sa spolu s obyčajnou (vulgárnou) psoriázou rozlišujú erytrodermické, artropatické, pustulárne, exsudatívne, gutátne, palmoplantárne formy.
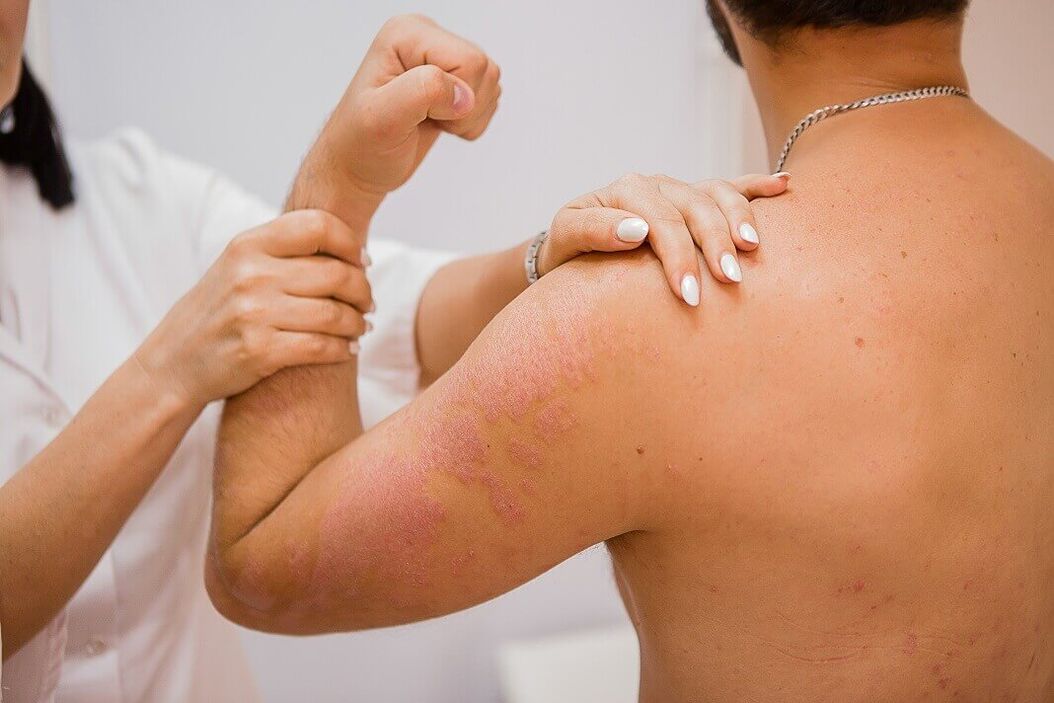
Normálna psoriáza sa klinicky prejavuje tvorbou plochých papúl, zreteľne ohraničených od zdravej kože. Papuly sú ružovo-červenej farby a pokryté voľnými strieborno-bielymi šupinami. Z diagnostického hľadiska zaujímavá skupina znakov vzniká pri škrabaní papúl a nazýva sa psoriatická triáda. Najprv sa objaví fenomén „stearínovej škvrny", ktorý sa vyznačuje zvýšeným odlupovaním pri škrabaní, vďaka čomu povrch papúl pripomína kvapku stearínu. Po odstránení šupín sa pozoruje fenomén „koncového filmu", ktorý sa prejavuje vo forme mokrého lesklého povrchu prvkov. Následne s ďalším zoškrabávaním sa pozoruje fenomén „krvnej rosy" - vo forme ostrých, nesplývajúcich kvapôčok krvi.
Vyrážka môže byť lokalizovaná na ktorejkoľvek časti kože, ale je lokalizovaná najmä na koži kolenných a lakťových kĺbov a na pokožke hlavy, kde sa ochorenie veľmi často začína. Psoriatické papuly sa vyznačujú tendenciou rásť periférne a spájať sa do plakov rôznych veľkostí a tvarov. Plaky môžu byť izolované, malé alebo veľké, zaberajúce veľké plochy kože.
Pri exsudatívnej psoriáze sa mení povaha odlupovania - váhy sa stávajú žltkasto-šedé, držia sa spolu a vytvárajú kôry, ktoré tesne priliehajú k pokožke. Samotné vyrážky sú svetlejšie a opuchnutejšie ako pri bežnej psoriáze.
Psoriázu dlaní a chodidiel možno pozorovať ako izolovanú léziu alebo kombinovanú s léziami na iných miestach. Prejavuje sa vo forme typických papulo-plakových elementov, ako aj hyperkeratotických, kalusovitých lézií s bolestivými prasklinami alebo pustulóznymi vyrážkami.
Psoriáza takmer vždy postihuje nechtové platničky. Najviac patognomický je výskyt presných odtlačkov na nechtových platničkách, čo dáva nechtovej platničke podobnosť s náprstom. Môže byť tiež pozorované uvoľnenie nechtov, krehké okraje, zmena farby, priečne a pozdĺžne ryhy, deformácie, zhrubnutie a subungválna hyperkeratóza.
Psoriatická erytrodermia je jednou z najzávažnejších foriem psoriázy. Môže sa vyvinúť v dôsledku postupnej progresie psoriatického procesu a fúzie plakov, ale častejšie sa vyskytuje pod vplyvom iracionálnej liečby. Pri erytrodermii získa celá koža jasne červenú farbu, opuchne, infiltruje sa a dochádza k hojnému odlupovaniu. Pacientov trápi silné svrbenie a ich celkový stav sa zhoršuje.
Rádiologicky sa u väčšiny pacientov pozorujú rôzne zmeny na osteoartikulárnom aparáte bez klinických príznakov poškodenia kĺbov. Takéto zmeny zahŕňajú periartikulárnu osteoporózu, zúženie kĺbových priestorov, osteofyty a cystické čistenie kostného tkaniva. Rozsah klinických prejavov sa môže meniť od malej artralgie až po rozvoj invalidizujúcej ankylozujúcej artrózy. Klinicky sa zisťuje opuch kĺbov, začervenanie kože v oblasti postihnutých kĺbov, bolesť, obmedzená pohyblivosť, kĺbové deformity, ankylóza, zmrzačenie.
Pustulózna psoriáza sa prejavuje vo forme generalizovaných alebo ohraničených vyrážok, lokalizovaných najmä na koži dlaní a chodidiel. Hoci hlavným príznakom tejto formy psoriázy je výskyt pustúl na koži, ktoré sa v dermatológii považujú za prejav pustulárnej infekcie, obsah týchto pľuzgierov je zvyčajne sterilný.
Guttátna psoriáza sa najčastejšie vyvíja u detí a je sprevádzaná náhlou vyrážkou malých papulóznych prvkov rozptýlených po celej koži.
Psoriáza sa vyskytuje približne rovnako často u mužov a žien. U väčšiny pacientov sa choroba začína rozvíjať pred dosiahnutím veku 30 rokov. U mnohých pacientov existuje spojenie medzi exacerbáciami a ročným obdobím: častejšie sa ochorenie zhoršuje v chladnom období (zimná forma), oveľa menej často v lete (letná forma). V budúcnosti sa táto závislosť môže zmeniť.
Počas psoriázy existujú 3 štádiá: progresívne, stacionárne a regresívne. Progresívne štádium je charakterizované rastom pozdĺž periférie a objavením sa nových lézií, najmä v miestach predchádzajúcich lézií (izomorfná Koebnerova reakcia). V regresnom štádiu dochádza k poklesu alebo vymiznutiu infiltrácie po obvode alebo v strede plátov.
Vulgárna psoriáza sa odlišuje od parapsoriázy, sekundárneho syfilisu, lichen planus, diskoidného lupus erythematosus a seboroického ekzému. Ťažkosti vznikajú pri diferenciálnej diagnostike palmoplantárnej a artropatickej psoriázy.
Pri vulgárnej psoriáze je prognóza života priaznivá. Pri erytrodermii, artropatickej a generalizovanej pustulóznej psoriáze je možná invalidita a dokonca smrť v dôsledku vyčerpania a rozvoja ťažkých infekcií.
Prognóza zostáva neistá, pokiaľ ide o trvanie ochorenia, trvanie remisie a exacerbácií. Vyrážky môžu existovať dlhú dobu, mnoho rokov, ale častejšie sa exacerbácie striedajú s obdobiami zlepšenia a klinického zotavenia. U významnej časti pacientov, najmä tých, ktorí nepodstúpili intenzívnu systémovú liečbu, sú možné dlhodobé spontánne obdobia klinického zotavenia.
Iracionálna liečba, samoliečba a obracanie sa na „liečiteľov" zhoršujú priebeh ochorenia a vedú k exacerbácii a šíreniu kožných vyrážok. Preto je hlavným účelom tohto článku poskytnúť stručný popis moderných metód liečby tohto ochorenia.
Dnes existuje obrovské množstvo metód na liečbu psoriázy, pri liečbe tohto ochorenia sa používajú tisíce rôznych liekov. To však znamená len to, že žiadna z metód neposkytuje zaručený účinok a nelieči chorobu úplne. Navyše nie je nastolená otázka vyliečenia - moderná terapia je schopná iba minimalizovať kožné prejavy bez ovplyvnenia mnohých v súčasnosti neznámych patogenetických faktorov.
Liečba psoriázy sa vykonáva s prihliadnutím na formu, štádium, stupeň prevalencie vyrážky a celkový stav tela. Liečba je spravidla zložitá, zahŕňa kombináciu vonkajších a systémových liekov.
Pri liečbe má veľký význam motivácia pacienta, rodinné pomery, sociálne postavenie, životný štýl a zneužívanie alkoholu.
Liečebné metódy možno rozdeliť do nasledujúcich oblastí: vonkajšia terapia, systémová terapia, fyzioterapia, klimatoterapia, alternatívne a ľudové metódy.
Vonkajšia terapia
Terapia vonkajšími liekmi je pri psoriáze nanajvýš dôležitá. V miernych prípadoch sa liečba začína lokálnymi opatreniami a obmedzuje sa na ne. U liekov na lokálne použitie je spravidla menej pravdepodobné, že budú mať nejaké vedľajšie účinky, ale sú menej účinné ako systémová terapia.
V pokročilom štádiu sa vonkajšie ošetrenie vykonáva s veľkou opatrnosťou, aby nedošlo k zhoršeniu stavu pokožky. Čím intenzívnejší je zápal, tým nižšia by mala byť koncentrácia mastí. Zvyčajne sa v tomto štádiu liečba psoriázy obmedzuje na špeciálny krém, 0, 5–2% salicylovú masť a bylinné kúpele.
V stacionárnom a regresívnom štádiu sú indikované aktívnejšie lieky - 5-10% naftalánová masť, 2-5% salicylová masť, 2-5% sírovo-dechtová masť, ako aj mnoho ďalších metód terapie.
V moderných podmienkach sa pri výbere spôsobu liečby alebo konkrétneho lieku musí lekár riadiť oficiálnymi protokolmi a formulármi vypracovanými riadiacimi zdravotníckymi orgánmi. Federálny sprievodca používaním liekov (IV. vydanie) navrhuje steroidné lieky, salicylovú masť a dechtové prípravky na lokálnu liečbu pacientov so psoriázou.
Zameriame sa hlavne na lieky uvedené v návodoch.
Hydratačné činidlá.Zmäkčiť šupinatý povrch psoriatických prvkov, znížiť tesnosť pokožky a zlepšiť elasticitu. Používajte krémy na báze lanolínu s vitamínmi. Podľa literatúry aj po takejto miernej expozícii sa klinické účinky (zníženie svrbenia, erytému a olupovania) dosahujú u tretiny pacientov.
Prípravky kyseliny salicylovej. Zvyčajne sa používajú masti s koncentráciou 0, 5 až 5% kyseliny salicylovej. Má antiseptické, protizápalové, keratoplastické a keratolytické účinky a možno ho použiť v kombinácii s dechtom a kortikosteroidmi. Salicylová masť zmäkčuje šupinaté vrstvy psoriatických prvkov a tiež zvyšuje účinok lokálnych steroidov zvýšením ich absorpcie, preto sa často používa v kombinácii s nimi.
Dechtové prípravky. Dlhodobo sa používajú vo forme 5–15 % mastí a pást, často v kombinácii s inými lokálnymi liekmi. V našej krajine sa používajú masti s drevným dechtom (zvyčajne brezovým), v niektorých zahraničných krajinách - s uhoľným dechtom. Ten je aktívnejší, ale podľa našich vedcov má karcinogénne vlastnosti, hoci početné publikácie a zahraničné skúsenosti to nepotvrdzujú. Decht má vyššiu aktivitu ako kyselina salicylová a má protizápalové, keratoplastické a antiexfoliačné vlastnosti. Jeho použitie pri psoriáze je tiež spôsobené účinkom na bunkovú proliferáciu. Pri predpisovaní dechtových prípravkov treba brať do úvahy jeho fotosenzibilizačný účinok a riziko zhoršenia funkcie obličiek u ľudí s nefrologickými ochoreniami.
Šampóny s dechtom sa používajú na umývanie vlasov.
Naftalanový olej. Zmes uhľovodíkov a živíc, obsahuje síru, fenol, horčík a mnoho ďalších látok. Olejové prípravky Naftalan majú protizápalové, vstrebateľné, antipruritické, antiseptické, exfoliačné a reparačné vlastnosti. Na liečbu psoriázy sa používajú 10–30 % naftalánové masti a pasty. Naftalanový olej sa často používa v kombinácii so sírou, ichtyolom, kyselinou boritou a zinkovou pastou.
Lokálna liečba retinoidmi. Prvý účinný lokálny retinoid schválený na použitie pri liečbe psoriázy. Tento liek u nás zatiaľ nie je registrovaný. Je to želé na vodnej báze a je dostupné v koncentráciách 0, 05 a 0, 1 %. Z hľadiska účinnosti je porovnateľný so silnými kortikosteroidmi. Vedľajšie účinky zahŕňajú svrbenie a podráždenie pokožky. Jednou z výhod tohto lieku je jeho dlhšia remisia v porovnaní s GCS.
V súčasnosti sa používajú syntetické hydroxyantróny.
Analóg prírodného chryzarobínu, má cytotoxický a cytostatický účinok, čo vedie k zníženiu aktivity oxidačných a glykolytických procesov v epiderme. V dôsledku toho klesá počet mitóz v epiderme, ako aj hyperkeratóza a parakeratóza. Bohužiaľ, liek má výrazný lokálny dráždivý účinok a ak sa dostane do kontaktu so zdravou pokožkou, môže dôjsť k popáleninám.
Deriváty horčičného plynu
Obsahujú pľuzgiere – horčičný plyn a trichlóretylamín. Liečba týmito liekmi sa vykonáva s veľkou opatrnosťou, najskôr sa používajú masti s malou koncentráciou na malé lézie raz denne. Potom, ak je dobre znášaný, sa zvýši koncentrácia, plocha a frekvencia použitia. Liečba sa vykonáva pod prísnym lekárskym dohľadom s týždennými testami krvi a moču. Teraz sa tieto lieky prakticky nepoužívajú, ale sú veľmi účinné v stacionárnom štádiu ochorenia.
Pyritión zinočnatý. Účinná látka vyrábaná vo forme aerosólov, krémov a šampónov. Má antimikrobiálne, antimykotické a antiproliferatívne účinky - potláča patologický rast epidermálnych buniek v stave hyperproliferácie. Posledná uvedená vlastnosť určuje účinnosť lieku na psoriázu. Liečivo zmierňuje zápal, znižuje infiltráciu a odlupovanie psoriatických prvkov. Liečba sa vykonáva v priemere mesiac. Na liečbu pacientov s léziami pokožky hlavy sa používa aerosól a šampón, na kožné lézie - aerosól a krém. Liečivo sa aplikuje 2 krát denne, šampón sa používa 3 krát týždenne. V našej krajine sa od roku 1995 skúma klinická účinnosť a znášanlivosť všetkých liekových foriem pyritionátu zinočnatého. Podľa záverov popredných dermatologických centier účinnosť lieku pri liečbe pacientov so psoriázou dosahuje 85–90%. Na základe údajov publikovaných v periodikách poprednými odborníkmi z týchto a iných centier je možné klinické vyliečenie dosiahnuť do konca 3–4 týždňov liečby. Účinok sa vyvíja postupne, ale je veľmi dôležité, aby boli výsledky liečby zrejmé do konca prvého týždňa od začiatku užívania lieku - svrbenie sa výrazne zníži, olupovanie sa odstráni a erytém zbledne. Takéto rýchle dosiahnutie klinického účinku teda vedie k rýchlemu zlepšeniu kvality života pacientov. Liek je dobre tolerovaný. Schválené na použitie od 3 rokov.
Masti s vitamínom D3. Od roku 1987 sa na lokálnu liečbu používa syntetický prípravok vitamínu D3. Početné experimentálne štúdie ukázali, že kalcipotriol inhibuje proliferáciu keratinocytov, urýchľuje ich morfologickú diferenciáciu, ovplyvňuje faktory imunitného systému kože, ktoré regulujú bunkovú proliferáciu, a má protizápalové vlastnosti. Na našom trhu sú v tejto skupine 3 lieky od rôznych výrobcov. Lieky sa aplikujú na postihnuté oblasti pokožky 1-2 krát denne. Účinnosť mastí s D3približne zodpovedá účinku kortikosteroidných mastí triedy I, II a podľa J. Koo aj triedy III. Pri použití týchto mastí sa u väčšiny pacientov (až 95 %) vyskytuje výrazný klinický účinok. Dosiahnutie dobrého účinku však môže trvať pomerne dlho (od 1 mesiaca do 1 roka) a postihnutá oblasť by nemala presiahnuť 40 %. Pozitívne skúsenosti s touto látkou boli zaznamenané u detí. Liečivo sa aplikovalo 2-krát denne, výrazný účinok sa pozoroval do konca štvrtého týždňa liečby. Neboli zistené žiadne vedľajšie účinky.
Kortikosteroidné lieky. V lekárskej praxi sa používajú ako externé prostriedky od roku 1952, kedy bola prvýkrát preukázaná účinnosť vonkajšieho použitia steroidov. K dnešnému dňu je na farmaceutickom trhu zaregistrovaných asi 50 glukokortikosteroidných činidiel na vonkajšie použitie. To nepochybne sťažuje výber lekára, ktorý musí mať informácie o všetkých liekoch. Podľa rovnakého prieskumu medzi najčastejšie predpisované kortikosteroidy na psoriázu patria kombinované lieky.
Terapeutický účinok externých kortikosteroidov je spôsobený množstvom potenciálne priaznivých účinkov:
- protizápalový účinok (vazokonstrikcia, vymiznutie zápalového infiltrátu);
- epidermostatický (antihyperplastický účinok na epidermálne bunky);
- antialergické;
- lokálny analgetický účinok (odstránenie svrbenia, pálenia, bolestivosti, pocitu napätia).
Zmeny v štruktúre GCS ovplyvnili ich vlastnosti a aktivitu. Takto sa objavila pomerne veľká skupina liekov, ktoré sa líšia chemickou štruktúrou a aktivitou. Hydrokortizónacetát sa dnes pri psoriáze prakticky nepoužíva, používa sa v klinických štúdiách na porovnanie s novo vyrábanými liekmi. Napríklad sa predpokladá, že ak sa aktivita hydrokortizónu berie ako jedna, potom aktivita triamcinolónacetonidu bude 21 jednotiek a betametazónu - 24 jednotiek. Z liekov druhej triedy na psoriázu sa najčastejšie používa flumetazónpivalát v kombinácii s kyselinou salicylovou a najmodernejšie sú nefluórované kortikosteroidy. Kvôli minimálnemu riziku vedľajších účinkov sú masti a krémy s aklometazónom schválené na použitie na citlivé oblasti (tvár, kožné záhyby), liečbu detí a starších ľudí pri aplikácii na veľké plochy kože.
Medzi liekmi tretej triedy možno rozlíšiť skupinu fluórovaných kortikosteroidov. Farmakoekonomická analýza užívania týchto liekov (aj keď nie na psoriázu), ktorá pozostáva zo štúdia pomeru cena/bezpečnosť/účinnosť, podľa údajov odhalila priaznivé ukazovatele pre betametazónvalerát – rýchly rozvoj terapeutického účinku, nižšie náklady liečbe.
Pri liečbe psoriázy treba začať s ľahšími liekmi a pri opakovanom exacerbácii a neúčinnosti užívaných liekov podávať silnejšie. Medzi americkými dermatológmi sú však populárne nasledujúce taktiky: najprv sa použije silný GCS na dosiahnutie rýchleho účinku a potom sa pacient prenesie na mierny alebo slabý liek na udržiavaciu terapiu. V každom prípade sa silné lieky používajú v krátkych kurzoch a iba na obmedzených miestach, pretože pri ich predpisovaní je pravdepodobnejšie, že sa vyvinú vedľajšie účinky.
Okrem tejto klasifikácie sa lieky delia na fluórované, difluórované a nefluórované lieky rôznych generácií. Nefluórované kortikosteroidy prvej generácie (hydrokortizónacetát) v porovnaní s fluórovanými sú zvyčajne menej účinné, ale bezpečnejšie z hľadiska nežiaducich reakcií. Teraz je problém nízkej účinnosti nefluórovaných kortikosteroidov už vyriešený - boli vytvorené nefluórované lieky štvrtej generácie, porovnateľné v sile s fluórovanými a v bezpečnosti - s hydrokortizónacetátom. Problém zvýšenia účinku liečiva nie je vyriešený halogenáciou, ale esterifikáciou. Okrem zvýšenia účinku to umožňuje používať esterifikované lieky raz denne. Je to štvrtá generácia nefluórovaných kortikosteroidov, ktoré sú v súčasnosti preferované na lokálne použitie pri psoriáze.
Štandardné vedľajšie účinky pri použití lokálnych steroidov sú rozvoj kožnej atrofie, hypertrichózy, teleangiektázie, pustulóznych infekcií, systémové pôsobenie s účinkom na hypotalamo-hypofýzovo-nadobličkový systém. S modernými nefluoridovanými liekmi uvedenými vyššie sú tieto vedľajšie účinky obmedzené na minimum.
Farmaceutické spoločnosti sa snažia diverzifikovať škálu dávkových foriem a vyrábať GCS vo forme mastí, krémov a pleťových vôd. Mastná masť, ktorá vytvára film na povrchu lézie, spôsobuje účinnejšiu resorpciu infiltrácie ako iné liekové formy. Krém lepšie zmierňuje akútny zápal, hydratuje a ochladzuje pokožku. Beztuková báza mlieka zaisťuje jeho ľahkú distribúciu po povrchu pokožky hlavy bez zlepovania vlasov.
Podľa literárnych údajov možno pri užívaní napríklad mometazónu počas 3 týždňov dosiahnuť pozitívny terapeutický efekt (zníženie počtu vyrážok o 60–80 %) takmer u 80 % pacientov. Najpriaznivejší pomer „účinnosť/bezpečnosť" možno podľa V. Yu. Udzhukhu dosiahnuť pri použití hydrokortizónbutyrátu. Výrazný klinický účinok pri použití tohto lieku je kombinovaný s dobrou znášanlivosťou - u žiadneho z pacientov, ktorí podstúpili liečbu, autori nezaznamenali žiadne nežiaduce reakcie ani pri aplikácii na tvár. Pri dlhodobom užívaní iných kortikosteroidov bolo nutné liečbu ukončiť pre rozvoj nežiaducich účinkov. Podľa B. Bianchiho a N. G. Kochergina porovnanie výsledkov klinického použitia mometazón fuorátu a metylprednizolón aceponátu preukázalo rovnakú účinnosť týchto liekov pri vonkajšom použití. Množstvo autorov (E. R. Arabian, E. V. Sokolovsky) navrhuje pri psoriáze stupňovitú liečbu kortikosteroidmi. Odporúča sa začať externú terapiu kombinovanými liekmi obsahujúcimi kortikosteroidy (napríklad betametazón a kyselina salicylová). Priemerná dĺžka trvania takejto liečby je približne 3 týždne. Následne dochádza k prechodu na čistý GCS, najlepšie tretej triedy (napríklad hydrokortizón butyrát alebo mometazón furoát).
Pacientov priťahuje jednoduchosť používania steroidných liekov, schopnosť rýchlo zmierniť klinické príznaky choroby, dostupnosť a nedostatok zápachu. Navyše tieto lieky nezanechávajú na oblečení mastné škvrny. Ich užívanie by však malo byť krátkodobé, aby nedošlo k zhoršeniu priebehu ochorenia. Pri dlhodobom používaní steroidných mastí vzniká závislosť. Náhle vysadenie kortikosteroidov môže spôsobiť exacerbáciu kožného procesu. Literatúra uvádza rôzne trvanie remisie po lokálnej liečbe kortikosteroidmi. Väčšina štúdií naznačuje krátkodobú remisiu - od 1 do 6 mesiacov.
Pri psoriáze sú najúčinnejšie kombinácie steroidných hormónov s kyselinou salicylovou. Kyselina salicylová vďaka svojim keratolytickým a antimikrobiálnym účinkom dopĺňa dermatotropnú aktivitu steroidov.
Na vlasovú pokožku je vhodné aplikovať kombinované pleťové vody s kortikosteroidmi a kyselinou salicylovou. Podľa autorov účinnosť kombinovaných liekov dosahuje 80 - 100%, pričom čistenie pleti nastáva veľmi rýchlo - do 3 týždňov.
Aby sme to zhrnuli, treba povedať, že v praxi sa lekár vždy potrebuje rozhodnúť, či použije len externé metódy liečby alebo ich predpíše v kombinácii s akoukoľvek systémovou terapiou, aby sa zvýšila účinnosť liečby a predĺžila sa remisia.






















